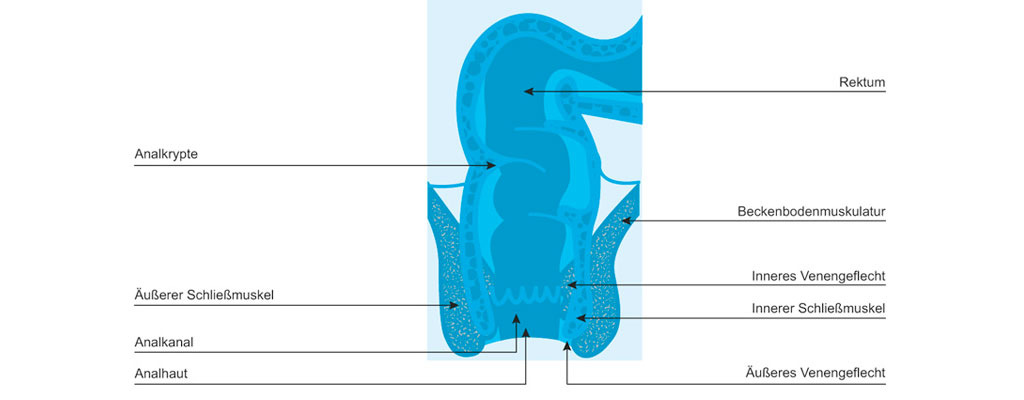
Was ist eine neurogene Stuhlinkontinenz?
Bei einer neurogenen Stuhlinkontinenz sind Betroffene nicht fähig, das Ausscheiden von Stuhl aus dem Mastdarm willentlich zu kontrollieren. Diese Kontrolle gewinnen Menschen normalerweise im Laufe der frühen Kindheit. Zu einer Stuhlinkontinenz kann es aufgrund vieler verschiedener Ursachen kommen. Bei einer neurogenen Stuhlinkontinenz sind die Auslöser Schäden des Rückenmarks oder des Gehirns.
Charakteristisches Symptom bei einer Stuhlinkontinenz ist, dass Darminhalt, ohne dass Betroffene es kontrollieren können, aus dem After abgeht. Dabei kann es sich sowohl um geformten oder flüssigen Stuhl, aber auch um Schleim aus dem Darm oder Luft handeln. Die neurogene Stuhlinkontinenz kann, je nach den dabei auftretenden Symptomen, in verschiedene Schweregrade eingeteilt werden.
Bei einer Stuhlinkontinenz vom Grad 1 kommt es zu einem unkontrollierten Abgang von Luft. Meist zeigt sich eine leichte Verschmutzung der Unterwäsche, das so genannte Stuhlschmieren. Geht nicht nur Luft, sondern auch dünnflüssiger Stuhl ab und zeigt sich ein gelegentlicher unkontrollierter Stuhlabgang, sprechen Ärzte von einer Stuhlinkontinenz vom Schweregrad 2. Beim Grad 3 zeigt sich eine Stuhlinkontinenz, bei der Stuhl und Luft vollständig ohne Kontrolle abgehen können.
In den westlichen Industriestaaten kommt es Schätzungen zu Folge bei etwa fünf Prozent der Bevölkerung zu einer Stuhlinkontinenz. Das bedeutet, dass in Deutschland bis zu fünf Millionen Menschen an einer unterschiedlich stark ausgeprägten Stuhlinkontinenz leiden. Frauen sind von einer Stuhlinkontinenz etwa vier bis fünf Mal häufiger betroffen als Männer. Außerdem steigt mit zunehmendem Alter die Zahl der Betroffenen.